膝の靭帯損傷について、プロスポーツ選手が受傷したと耳にしたことがある人も多いのではないでしょうか。
膝の靭帯損傷はレクリエーションレベルからプロまで、幅広い段階で発生しやすいスポーツ外傷であり、交通事故によっても受傷する可能性があります。
この記事では、膝の靭帯損傷の原因や治療法、予防法について解説します。
・膝にはどんな靭帯がある?
・膝の靭帯損傷とはどんなケガ?
・膝の靭帯損傷の代表的な例
・膝の靭帯損傷の検査方法は?
・膝の靭帯損傷の治療法は?
・膝の靭帯損傷の予防法は?
・まとめ
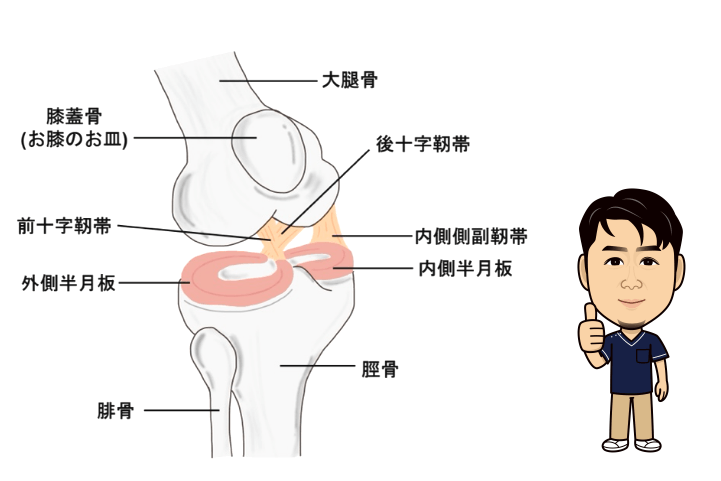
膝にはどんな靭帯がある?
靭帯とは、骨と骨を繋ぐ硬い組織で、全身のあらゆる骨に付着しています。
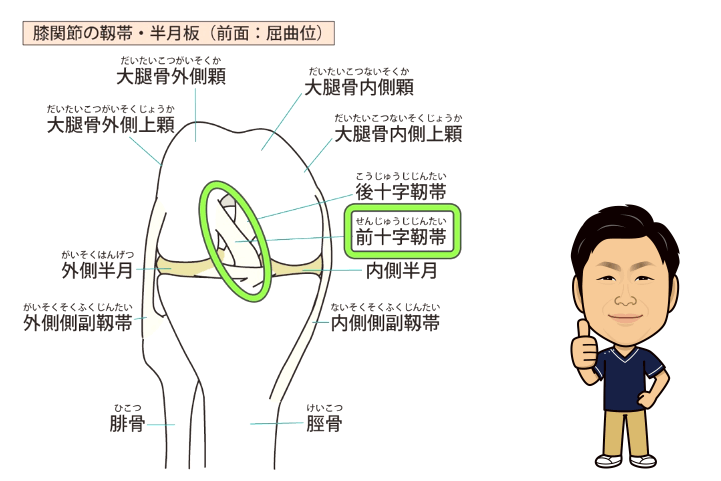
膝関節には、以下の4つの靭帯があります。
・前十字靭帯:太ももの骨(大腿骨)とすねの太い骨(脛骨)を繋ぐ靭帯
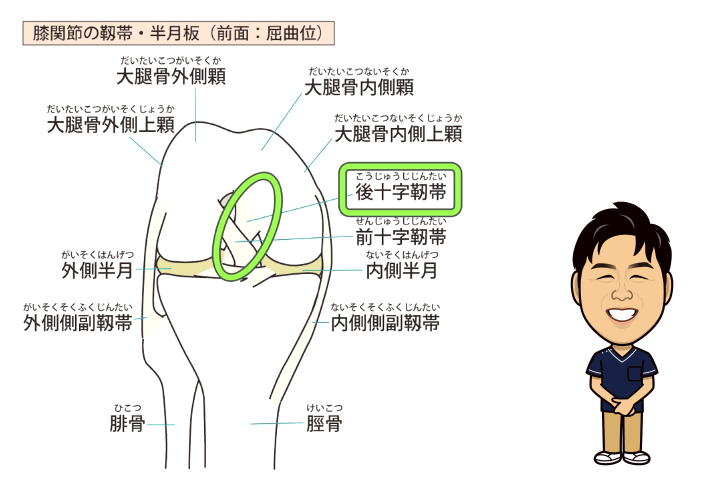
・後十字靭帯:大腿骨と脛骨を繋ぎ、前十字靭帯の後方にある靭帯
・内側側副靭帯:膝の内側にあり、大腿骨と脛骨を繋ぐ靭帯
・外側側副靭帯:膝の外側にあり、大腿骨と脛の外側のやや細い骨(腓骨)を繋ぐ靭帯
これらの靭帯により、あらゆる方向から膝に負担がかかっても膝関節が異常な方向に曲がらないように保たれています。
膝の靭帯損傷とはどんなケガ?
靭帯損傷とは、靭帯が部分的または完全に断裂した状態です。膝の靭帯損傷の原因や症状について解説します。
・膝の靭帯損傷の原因
靭帯は筋肉と違って伸縮性が低い組織であり、過度な力が加わると断裂してしまうことがあります。膝の靭帯損傷は、スポーツ場面や交通事故などで、膝関節に大きな力が加わることで起こりやすいケガです。
・膝の靭帯損傷はどんな場面で起こりやすいか
膝の靭帯損傷は、スポーツにおけるケガの中でも頻度が多いケガです。ジャンプや急な方向転換や急停止による非接触での損傷や、タックルなどによって膝に直接衝撃が加わることによっても起こりやすいです。特に、バスケットボールやサッカー、ラグビーなどにおいて多いケガですが、その他の競技でも受傷する可能性は十分に考えられます。
また、交通事故で受傷することもあり、歩行時や自転車・バイク乗車時の衝突だけでなく、自動車乗車中の急ブレーキや衝突の衝撃により、膝を車内にぶつけることも原因として挙げられます。
・膝の靭帯損傷の症状と応急処置
膝の靭帯を損傷したときには、ブチッというような音が聞こえることがあります。見られる症状としては、痛みや腫れ、膝の曲げ伸ばしが困難になる、膝関節の不安定さによる歩行困難などが挙げられます。損傷した靭帯により、症状や合併症は異なります。
膝の靭帯損傷の疑いがある場合の応急処置として、膝を動かさないように安静にし、膝関節全体を冷やすことが大切です。腫れに対しては、仰向けになり脚を心臓よりも高い位置に挙げるのも有効です。無理に動かしたり歩いたりせず、早めに専門家の診察を受けましょう。
膝の靭帯損傷の代表的な例
受傷時にどの方向へ衝撃が加わったかにより、損傷する靭帯は異なります。どのようなときにどの靭帯を損傷しやすいか、また、合併しやすい症状について解説します。
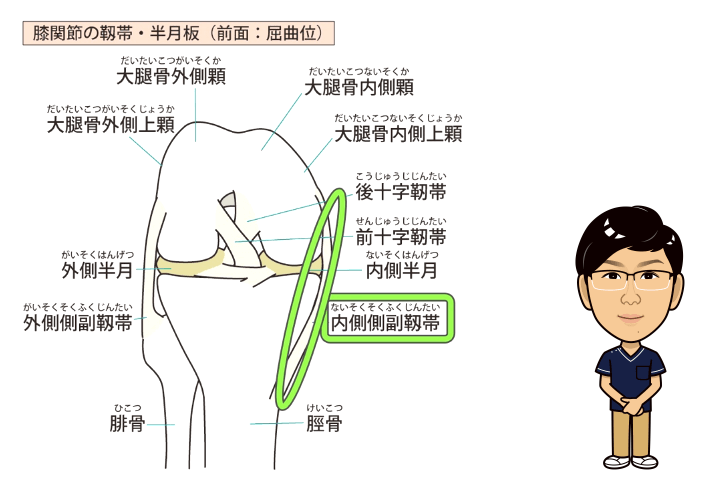
・内側側副靭帯損傷
膝の靭帯損傷の中で最も頻度が高いのが、内側側副靭帯損傷です。膝の外側から衝撃が加わり、膝が内側に入るいわゆる内股のような状態になることで内側側副靭帯が過度に引き伸ばされ受傷します。ラグビーなどのコンタクトスポーツでの接触や、スキー競技での受傷が多いと言われています。受傷すると内側への不安定性が生じます。また、前十字靭帯損傷や半月板損傷を合併する可能性もあります。
・前十字靭帯損傷
内側側副靭帯損傷に次いで頻度の高い膝の靭帯損傷です。ジャンプしたあとの着地の際や、走っていて急に方向転換をしようとした際に多く見られます。受傷すると前方向への不安定性が生じ、ガクッと膝が曲がるような膝くずれが生じることがあります。また、内側側副靭帯損傷や半月板損傷を合併することもあります。
・後十字靭帯損傷
スポーツ時の転倒や交通事故などで膝を地面に強く打ち付けた際に多く見られます。また、自動車乗車中の急ブレーキにより、ダッシュボードに膝をぶつけた際にも見られ、ダッシュボード損傷と呼ばれます。
・外側側副靭帯損傷
膝の靭帯損傷の中では比較的頻度が少ないですが、重症化しやすく注意が必要なケガです。膝の内側から外側に向かって衝撃が加わったり、膝から下の部分を勢いよく内側にひねるような力が加わったりすることが損傷の原因です。交通事故やラグビーなどで強い衝撃を受けた際の受傷が多いとされています。
外側側副靭帯単独での損傷は稀であり、後十字靭帯損傷や半月板損傷、腓骨神経麻痺などを合併することが多いです。腓骨神経麻痺を合併すると、ふくらはぎの外側や足の甲などの感覚が麻痺したり、足首や足の指を動かしにくくなったりします。
・複合靭帯損傷
内側側副靭帯損傷または外側側副靭帯損傷に、前十字靭帯損傷または後十字靭帯損傷が合併し、2つ以上の靭帯が損傷を受けた状態を複合靭帯損傷といいます。複数の靭帯が損傷されているため関節の不安定性が大きく、半月板や関節軟骨を損傷している可能性も高くなります。手術療法が選択されることが多く、リハビリ期間も長くなります。
膝の靭帯損傷の検査方法は?
膝の靭帯損傷が疑われる場合、まずは膝関節の動揺性をみるために、検査者が患者さんの脚を動かして簡単な検査をします。靭帯損傷の場合は、受傷時と同様の方向に脚を動かしたときに動揺がみられます。また、膝関節にストレスをかけて半月板を損傷していないかの確認も行います。
膝関節にストレスをかけた状態でレントゲンを撮り、膝関節の重症度の判定を行いますが、靭帯や半月板の状態を詳しく知るためにはMRIが有用です。
膝の靭帯損傷の治療法は?
膝の靭帯を損傷し、膝関節に不安定性があるのに適切な治療をせずに放置してしまうと、膝関節の他の組織に負担がかかり、半月板を損傷したり変形性膝関節症に移行したりする可能性があります。
靭帯は自然に再生することはなく、重症度やスポーツ活動のレベルに応じて適切な治療が必要です。
保存療法の場合も手術療法の場合も、スポーツ活動への復帰には6ヶ月以上かかるとされています。
・保存療法
内側側副靭帯や後十字靭帯の単独での損傷の場合や、前十字靭帯損傷でスポーツ活動を望まない中高齢者の場合には、保存療法が選択されます。
内容としては、サポーターを装着し膝を固定するとともに、膝周りの筋肉を鍛えたり、膝の動きがよくなるように動かしたりします。膝を動かす範囲や筋力トレーニングの内容は、膝の痛みや腫れ、安定性の回復段階に応じて専門家の指示に従うことが大切です。
・手術療法
前十字靭帯を損傷しスポーツへの復帰を望む場合や複合靭帯損傷、その他の靭帯損傷でも膝関節の不安定性が強い場合には手術療法が選択されます。
膝の靭帯損傷に対して行われる代表的な手術として、靭帯再建術があります。
靭帯再建術とは、断裂した靭帯の代わりとして、自分の身体から移植腱を採取し、移植する方法です。関節鏡視下で行われ、傷口も小さいのが特徴です。
移植腱として、膝の後ろにある半腱様筋腱や、膝蓋腱の真ん中3分の1程度を採取するのが一般的です。移植腱を採取した部位は、70%程度再生すると言われています。
半月板損傷を合併した場合には、半月板縫合術を同時に行うこともあります。
また、複合靭帯損傷の場合、損傷したすべての靭帯を再建しても不安定性が残ったり、反対に膝が動かしにくくなったりしてしまうことがあります。手術後の活動量などを配慮し、専門医と相談して決定する必要があります。
手術後には、サポーターなどを装着し固定が必要ですが、状態に応じてリハビリを進めていきます。
膝の靭帯損傷の予防法は?
交通事故や、スポーツ活動中の予測できない接触は防ぐことは難しいですが、着地や方向転換などによる非接触での膝の靭帯損傷は、ある程度対策することができます。
膝関節を安定させるために、大腿四頭筋やハムストリングスを鍛えたり、バランス能力を高めたりするトレーニングが有効です。
ジャンプ動作が多いスポーツでは、着地時に膝が内側や外側に入らないように日頃から気を付けましょう。
また、運動前にはストレッチをしたり、ウォーミングアップでしっかり身体をあたためたりすることが大切です。
まとめ
膝の靭帯損傷の原因や治療法について解説しました。
膝の靭帯を損傷すると痛みや歩きにくさなど、日常生活に支障をきたすだけでなく、スポーツの復帰には長い期間が必要となります。膝に違和感が生じたら、すぐに専門家の診察を受けましょう。
参考文献
案浦 聖凡、王寺 享弘、他:膝複合靭帯新鮮損傷(前および後十字靭帯を含む)の治療について、1997
https://www.jstage.jst.go.jp/article/nishiseisai1951/46/2/46_2_520/_article/-char/ja/
小林寛和:膝関節における外相発生の運動学的分析、1994
https://www.jstage.jst.go.jp/article/rigaku/21/8/21_KJ00001306883/_article/-char/ja/
松野 丈夫、中村 利孝、他:標準整形外科学、P677-P683、2014